前回、「妊娠初期」に気になることとして多かった質問・解説をまとめて、以下の記事にしました。

今日は”妊娠中後期”編です。
お腹が大きくなってから分娩に至るまで、妊婦さんは様々な不安があることと思います。そんな不安を解消する一助になれたら本望です。
目次
1. 妊娠中後期のエコーは何をみているの?

妊婦健診の腹部エコーって何をみているんですか?
頭・体幹・大腿骨の長さから推定体重を出しています。必要に応じて羊水量や血流の測定を行います。
頭の横幅(BPD)・お腹周り(ACあるいはAXT)・大腿骨の長さ(FL)の3要素を用いて推定体重を出しています。
赤ちゃんが大きすぎたり小さすぎたりしていないかを評価しているのです。
標準偏差(SD)が±1.5の範囲でおさまっていたら正常範囲。それを超えたら赤ちゃんが大きい、あるいは小さいと判断されます。
ただあくまでも”推定”体重なので、誤差はある程度発生します。

さらに赤ちゃんの“元気度”をみるために羊水量や血流を測定することもあります。
次のような時は、赤ちゃんの具合が悪い可能性を考えます。
- 羊水が少ない
- へその緒の血流の抵抗(UmA-RI)が高い
- 頭の血流の抵抗(MCA-RI)が低い
また、羊水量が多すぎる場合も注意。
羊水量や血流に異常が出た場合は、なぜそのようなことが起きているのかを精査する必要があります。

2. 赤ちゃんが小さい or 大きい場合って?

1. 胎児発育不全
赤ちゃんが小さめと言われました。逆子なんですけど、関係ありますか?
赤ちゃんが小さい原因には色々あります。骨盤位の場合、頭が小さく測られる傾向にあるのは事実です。
骨盤位の場合は、赤ちゃんの頭の横幅(BPD)が小さく測定される傾向にあります。ただいずれにせよ、推定体重が-1.5SD未満になると胎児発育不全という診断にはなります。
胎児発育不全の原因は様々ありますが、1つは子宮内の環境が悪いことによるものです。例えばへその緒が胎盤の端っこについていて栄養を受け取りにくい状態だったり、妊娠高血圧症候群(HDP)などが背景にあったり。
小さいながらも、赤ちゃんがしっかり発育していけば問題ないことが多いですが、どんどん発育曲線から離されていってしまうと、早産期であっても分娩を検討する場合があります。
羊水量や血流も合わせて測定して、赤ちゃんの元気度を確認します。
2. Heavy for dates(HFD)
妊娠糖尿病なんですけど、赤ちゃんの大きさに関係ありますか?
妊娠糖尿病の場合は、赤ちゃんが大きくなりやすいです。血糖コントロールを頑張りましょう。
赤ちゃんが大きくなる原因にも様々ありますが、母体因子の1つに妊娠糖尿病があります。
妊娠中の血糖コントロールが悪いと、胎児期の発育異常をもたらすだけでなく、赤ちゃんが成長した後に生活習慣病にかかるリスクを上げることも分かってきています。
バランスの取れた食事や適度な運動を心がけましょう。
もちろんそれ以外の原因があったり、何も異常がない場合もあったりしますが、妊婦さん側が出来ることとしては血糖管理・体重管理くらいかなと思います。

3. モニターで何が分かるの?
モニターで何をみて判断しているのか知りたいです!
赤ちゃんの元気度と、子宮の収縮をみています。
妊婦健診で特に異常の指摘がなくても、どの妊婦さんでも妊娠36〜37週ごろから胎児心拍数陣痛図(モニター)をとる場面があると思います。
モニターの読み方は次の記事を参考にしてみて下さい。
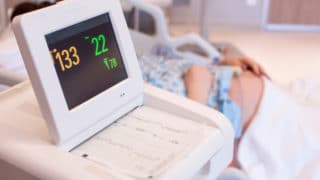
上の段では赤ちゃんが元気かどうか、下の段では子宮収縮がどのくらいの頻度できているのかを評価しています。
切迫早産などでの入院管理や、分娩時の状況把握などでも用いられますね。
4. 緊急で受診するべき症状は?

どういう症状があったら夜間・早朝でも受診すれば良いんですか?
ポイントは「性器出血」「安静にしていてもおさまらないお腹の張り」「腹痛」「胎動減少」の4つです。
上記4つの症状が出たらすぐに受診して下さい。1分1秒を争う緊急疾患が隠れている可能性があるからです。
- 性器出血
→前置胎盤、常位胎盤早期剥離 など - お腹の張り
→切迫流・早産、常位胎盤早期剥離 など - 腹痛
→切迫流・早産、子宮筋腫や卵巣の異常、腸管の異常(虫垂炎を含む)、常位胎盤早期剥離 など - 胎動減少
→常位胎盤早期剥離、子宮内胎児死亡 など
全ての症状の中に常位胎盤早期剥離があるのがポイントです。
常位胎盤早期剥離、前置胎盤からの出血、切迫流・早産、子宮内胎児死亡などの産科疾患の他にも、
⑴ 虫垂炎や胆嚢炎・腸炎などの消化器疾患
⑵ 子宮筋腫の変性痛や捻転など
⑶ 卵巣嚢胞の破裂や捻転など
のような他疾患の鑑別も重要です。
5. 胎盤が低いと言われて不安

前置胎盤と診断されました。何か気をつけることはありますか?
出血とお腹の張りに注意しましょう。少しでも出血があったら病院に受診して下さい。
前置胎盤の患者さんの出血は「警告出血」と言い、これからの大出血の予兆だったりします。
そのため、少量でも出血があったらすぐに受診して下さい。
また、お腹の張りも出血のリスクになるので、お腹が張りっぽいと感じた時はすぐに安静にするのがベターです。
出血のフォローのために、妊娠34週頃から管理入院をする病院も多いと思います。

6. お腹の張りがよく分からない

張っているというのがよく分からないので不安です。
最初はなかなか分からないですよね。お腹がカチッと硬くなっていたり、お腹がぎゅーっとなったりすることです。
症状がおさまらない時は受診しましょう。
お腹が張っているかも?と思ったら、お腹に手を当ててみて下さい。お腹がぱつんという感じに硬くなっていたら、それが張っているということです。
ただ、なかなか分かりにくい症状だと思います。
不安だったら、妊婦健診の時に担当医に伝えて、子宮の頚管長を測定してもらって下さい。
お腹が張っていても、頚管長が短くなっていなければそこまで気にしなくても大丈夫。一方、頚管長が短い場合は「切迫流産・切迫早産」の診断となり、慎重な管理が必要になります。

7. 胎動がどのくらい分からないと異常?

子宮内胎児死亡が不安で仕方ありません。胎動はどのくらいの頻度でカウントしておけば良いのでしょうか。どのくらい胎動が無かったら受診した方が良いのでしょうか。
胎動カウントと言って、10回動くのに何分かかったかを数えることが勧められます。1時間以上胎動が感じられなかったら、受診の目安です。
子宮内胎児死亡の原因はわからないことが多く、妊婦さん側が察知できるのが「胎動減少」だけだったりします。
10回動くのに何分かかったかを数える”胎動カウント”を妊娠34週頃から勧められると思いますので、その通りに数えて頂ければ大丈夫です。
いつもよりも胎動が少ないかもと思ったら、いつでも受診して下さい。特に1時間以上胎動が感じられない場合は受診のタイミングです。

8. 靭帯の牽引痛って何?

お腹が痛くて受診したけど、色々診察した結果「牽引痛」では?と言われました。牽引痛ってなんですか?
妊娠によって子宮が大きくなることによって、子宮を支える靭帯が引き延ばされることによる痛みが「牽引痛」です。
子宮は色々な靭帯に支えられて骨盤内に位置しています。
妊娠に伴って子宮が大きくなることにより、これらの靭帯が引っ張られることによって起きるのが牽引痛です。
お腹が痛かったり、張ったりした時に、診察で何も異常がない場合は「牽引痛かな?」と診断して帰宅とすることが多いです。
あくまでも切迫早産や常位胎盤早期剥離ではないことを確認した上での”除外診断”です。
ズキッとするような結構な痛みが生じますが、生理的なもので異常ではありません。適宜、痛み止めなどで対症療法とします。
9. 便秘は治療した方が良い?

便秘が酷いんですけど、治療した方が良いですか?
便秘を放置しすぎるとお腹の張りの原因にもなるので、早めに介入しておいた方が良いです。
妊娠中は普段よりも便秘になりやすいです。ホルモン変化だったり、妊娠中の運動不足や脱水傾向などによるものです。
便秘が続くようであれば、早期に治療を開始するのが望ましいと思います。というのも、便秘が悪化していきむような動作は、切迫早産などのリスクになるからです。
最初は酸化マグネシウム(マグミット®︎)から開始することが多いですが、妊娠中は避けた方が良い薬剤もあるので、自分の判断で市販薬を内服したりせず、必ず担当医に相談する方が良いと思います。
10. 外回転術についてどう思う?

骨盤位なんですけど、外回転術を勧められました。これって一般的なんでしょうか?効果はどのくらいでしょうか?
外回転術は一般的です。帝王切開を避けることができるという点ではメリットは多いと思います。成功率のイメージは7割程度でしょうか。
骨盤位に対して、外回転術をやっている病院ではその処置を勧められることがあります。
外回転術は特に珍しい処置ではありません。病院によって麻酔をするかしないかは差がありますが、赤ちゃんと胎盤の位置を把握して、エコーで胎児心拍を確認しながら、お腹を押して赤ちゃんの胎位を変換させる処置です。
病院によりますが、成功率は70%程度の印象です。
それで胎位が頭位に戻り、帝王切開を避けることが出来たらメリットは多いと思います。
しかし、骨盤位が戻らない可能性もそこそこあるということ、処置の後に陣痛・破水がきてしまうとそのまま分娩にせざるを得ないということ、などのリスクはあります。
最終的には担当医と相談して選択しましょう。
11. 安定期なら旅行に行っても良い?

安定期に入ったので旅行に行きたいんですけど、許可もらえませんか?
安定期なんてありません。旅行はどの週数でも推奨しません。
安定期なんてありません。今まで述べてきたようなことは、どのような週数でも起き得るのです。
そしてそんな緊急事態は、旅行先で発症したりします。
だからこそ、妊娠中の旅行はお勧めしません。何かあった時にすぐにかかりつけ医に受診できる範囲で楽しみましょう。

いかがですか?
妊娠中後期に気になること、少しは解消できたでしょうか。
妊婦さんは色々な種類の不安を抱えていますよね。
少しでもあれ?と思ったら、抱え込まず、気軽に担当の産婦人科医に共有してもらえると嬉しいです。
下記の”分娩”についてのQ&Aも参考にしてみてください。

最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!





























こんにちは、ゆきです。産婦人科医として働いています。