今日は子宮破裂について語ろうと思います。
その名の通り、分娩進行中に子宮の筋肉が破れるこの疾患。
私は過去に3例あたったことがありますが、いずれの症例もいきなり1分1秒を争う緊急事態に早変わりしました。
なぜ子宮破裂が怖いのか。どういう人にリスクがあるのか。
一通りまとめてみようと思います。
目次
1. 子宮破裂ってどんな疾患?

定義:分娩時に妊娠子宮の体部に裂傷を起こしたもの
子宮破裂は、妊娠中に子宮に裂傷を起こしたものと定義されており、裂傷の程度によって、
- 全子宮破裂:子宮の筋層全層と漿膜が完全に断裂したもの
- 不全子宮破裂:一部が断裂したもの(子宮漿膜には裂傷がない)
の2つに分けられます。
子宮手術の既往がない場合の頻度は15000分娩に1例と非常に稀な疾患ではありますが、帝王切開など、子宮の手術の既往がある妊婦さんの場合はさらにリスクが上昇します。
発症すると極めて重篤で、母体や胎児の生命に関わります。ある報告1)では、子宮破裂における新生児死亡率は、なんと50〜70%とされています。
2. 子宮破裂のケーススタディ

子宮破裂がどういう疾患でどういう緊急性を持っているのかを知ってもらうために、J-CIMELS2)から抜粋する形で、1つの症例を紹介します。
36歳、1回経産婦、2回の流産歴あり
既往歴なし、アレルギーなし
妊娠経過に明らかな異常なし。妊娠39週5日の9時に陣痛が発来し、直後に破水したため、10時15分に来院した。
いわゆるリスクの低い経産婦さんの症例です。
(10:15)
血圧110/70mmHg、心拍数80回/分、SpO2 97%
子宮口3cm開大、児頭の下降はStation-1
羊水混濁もなく、赤ちゃんも元気です。
破水後のため、抗菌薬の内服を開始しながら、ご家族付き添いのもと、個室で分娩進行の経過観察を行っていました。
(13:15)
血圧106/72mmHg、心拍数90回/分、SpO2 97%
子宮口6cm開大、児頭の下降はStation±0
3時間が経過し、陣痛がどんどん強くなってきました。子宮の収縮も3分間隔になり、子宮の出口も順調に開いてきたので、陣痛室に移動します。
入室後、本人が便意を訴えたため、助産師さん付き添いでトイレに行きました。トイレに行く直前の赤ちゃんのモニターは異常ありませんでした。
(13:30)
トイレからうめき声
血圧100/70mmHg、心拍数120回/分、SpO2 93%
子宮収縮認めず、胎児心拍検出不能
トイレからなかなか出てこないため、心配になり様子を見に行くと、トイレの中から呻くような声が聞こえました。
本人はトイレの前でうずくまり、お腹を抱えて苦しそうにしています。表情は苦悶様でしたが、呼びかけには反応がありました。
なんとかベッドまで連れていき、バイタルサインの測定をしたところ、上記のような異常値でした。
また、今まで確認できていた子宮の収縮が分からなくなり、赤ちゃんの心拍も確認できなくなってしまいました。
先生!緊急事態です!早く来て!!!
助産師さんはすぐに医師に報告し、酸素投与を開始しました。
(13:35)
苦悶状態、発汗著明
血圧76/60mmHg、心拍数130回/分、SpO2 94%(酸素投与下)
子宮収縮認めず、胎児心拍検出不能
数分後に医師が到着。やはり赤ちゃんの心拍は確認できません。
内診をすると、少量の性器出血があり、今まで触れていた赤ちゃんの頭が触れなくなっていることに気付きました。子宮収縮も全く無くなっていました。
本人は意識が混濁し、痛みで全く話ができない状態でした。
血圧が下がり脈拍が上がっているので、急いで補液を開始しました。
(13:45)
血圧80/60mmHg、心拍数120回/分、SpO2 92%(酸素投与下)
超音波で胎児心拍なし、児頭が高い位置にある
エコーを行ったところ、赤ちゃんの頭は子宮の上の方まで上昇していました。子宮破裂によって、赤ちゃんが子宮の外に飛び出している状況でした。
やはり心拍は認められませんでした。
母体のお腹の中には大量の腹水を認め、徐々に母体の意識レベルも悪くなっていきました。
これはやばい!急いで母体搬送だ!!
医師は高次病院に受け入れ要請を行いました。
(14:05)
意識なし、あえぎ様呼吸
血圧はかれず触診で64mmHg、心拍数130回/分、SpO2 測定不能
その後、全身状態はさらに悪化して呼吸もあえぎ様になりました。
意識がなくなり、呼吸も無くなったため、気管挿管を行いました。その後まもなく救急隊が到着し、高次病院に搬送となりました。
搬送先では、子宮破裂の診断で緊急輸血を行いながら緊急帝王切開術を施行しました。
症例はここまでで終わりです。
たった数分でどんどん状況がかわっていく様子がよく分かったと思います。
医療従事者も本人も家族も、『あんなに順調だったのに、なぜ…』という思いでいっぱいだったでしょう。
この症例の母体や胎児の生死は明かされていませんが、赤ちゃんはおそらくかなり厳しいのではと思います。
こういう1分1秒を争う症例では、母体搬送の時間が永遠のように感じられます。数分で予後が一気に変わってくる状況。搬送するためのロスタイムが、その後を大きく左右するのです。
3. 子宮破裂の原因は様々
子宮破裂の原因としては、
『帝王切開や子宮筋腫核出術などの子宮手術後』や、
『分娩誘発・促進のために投与する子宮収縮薬の過剰投与』
によるものが多いです。
以前、帝王切開後の経腟分娩トライ(TOLAC)の記事を書いていますが、この記事の中でも”TOLACを行っている際は、子宮破裂のリスクにかなり注意を払っている”ということを説明しました。
また、子宮筋腫核出術や子宮腺筋症核出術でも子宮破裂のリスクは高まります。特に腺筋症核出術後の子宮破裂のリスクは約6%とも報告されています。
その他にも、
- 児頭骨盤不均衡(骨盤よりも赤ちゃんの頭が大きい)
- 骨盤内に腫瘍がある
- 羊水が多い
- 難産道強靭
- 分娩が遷延する
- 鉗子分娩などの産科手技
- クリステレル子宮底圧出法
- 子宮奇形がある
- 交通事故などによる外的影響
など、様々な理由が子宮破裂の原因になり得ます。
4. 症状は非典型的で診断が難しいことも多い

子宮破裂に特徴的な症状はありませんが、例えば次のような症状が出現します。
- 急激で強い腹痛
- 性器出血
- モニター異常
- 母体のバイタルサインの異常
しかし症状は典型的でないことの方が多く、それが子宮破裂の診断を難しくする要因の1つになっています。
実は、無症状のことも少なくないのです。陣痛の痛みに紛れてしまって分かりにくいんですよね。
無痛分娩を行っている場合は、麻酔薬の効果によって痛みを感じにくい状態になっているため、発見が更に遅くなってしまうこともありえます。
無症状だったのに、突然出血性ショックに至って気付かれることも稀ではありません。子宮破裂部からの出血はお腹の中に広がるため、外出血が少ない場合も多いです。
したがって、外出血が少ないのに血圧や脈拍などの異常が出たり、循環不全状態にあることが示唆されている場合、子宮破裂を念頭におく必要があると言えます。
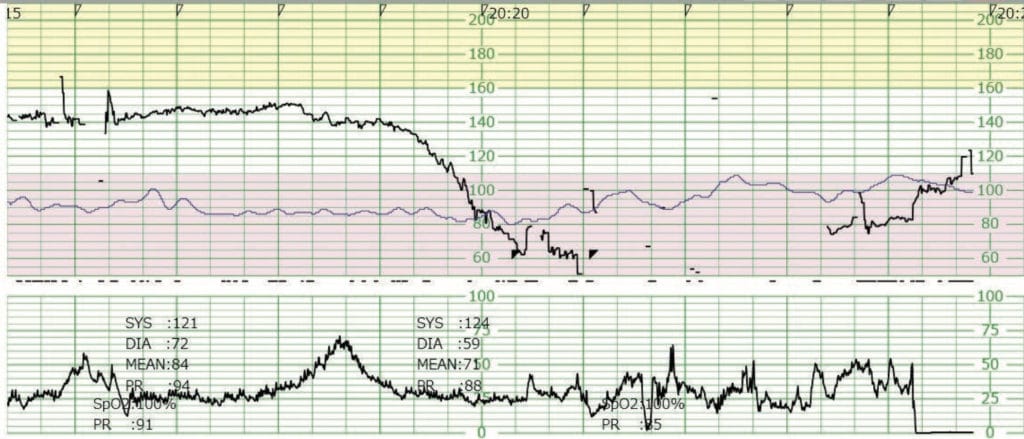
赤ちゃんのモニターでは、突然遅発・遷延一過性徐脈が出現し、持続性徐脈となることが多いという報告もありますが、症例によって多彩です。
患者さんとモニターを照らし合わせて、それが異常なものなのか正常な分娩経過なのかを評価することが求められます。
診断はモニターや臨床所見から判断しますが、エコーも有用です。
不全子宮破裂で母体の循環動態が落ち着いている時には、CTやMRIが行われることもあります。
5. 治療は胎児・母体の救命が第一
子宮破裂での新生児死亡率は50〜70%です。
赤ちゃんを救命するためには、超特急で急速遂娩(緊急帝王切開や器械分娩)を行う必要がありますが、子宮破裂の程度によっては、急速に赤ちゃんの容態が悪化してしまうため、予後不良のことも多いです。
母体については、開腹術を行い子宮の破裂部位を修復することが基本となります。補液、輸血などで血圧や脈拍を安定させ、凝固因子の補充などを行いながらDIC治療を並行することも大切です。
破裂の程度や全身状態、今後の挙児希望の有無などを確認して、子宮を摘出するか、破裂部を縫合するかを判断します。出血を止めるために止むを得ず子宮を全摘出せざるを得ない症例も少なくはありません。
6. 子宮破裂まとめ

- 子宮破裂は稀な疾患だが、発症すると母児共に命の危険に晒される。
- 急激に状態が変化することも少なくない。
- 子宮手術後や、分娩誘発剤の過剰投与などが原因として多いとされるが、その他にも様々な要因がある。
- 胎児心拍数陣痛図や母体のバイタルサインの変化や、患者の症状(腹痛や不正出血など)を併せて総合的に評価し、速やかに診断することが求められる。
- 児の救命のためには速やかに分娩にする必要がある。
- 母体の救命のためには、開腹術によって子宮の破裂部位を修復するとともに、輸血やDIC治療などの全身管理も求められる。
- 子宮全摘術が必要となることも少なくない。
今日は子宮破裂についてまとめてみました。いかがだったでしょうか。
私が今まで経験したことがあるのは、帝王切開術後の子宮破裂、器械分娩後の子宮破裂、腺筋症核出術後の子宮破裂でした。
なかなか症状が出ないことも多く、原因がよく分からないのに、いきなり赤ちゃんもお母さんも状態が悪くなり、急いで出産にしようと緊急帝王切開術を施行した所、開腹後に子宮破裂が明らかになる、というパターンも多いなという印象です。
1分1秒が母児の予後に関わる疾患。
常に念頭におきつつも、もうこれ以上経験したくないなと感じる今日この頃です。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!

































こんにちは、ゆきです。産婦人科医として働いています。