常位胎盤早期剥離(じょういたいばんそうきはくり)って聞いたことありますか?私たち産婦人科医は、早剥(そうはく)と略して呼んでいることが多いです。
”出血している妊婦さん”の診察時に、私たち産婦人科医が1番気にするのがこの常位胎盤早期剥離になります。赤ちゃんやお母さんの命に関わる超緊急疾患で、しかも診断が難しい。
今日はそんな常位胎盤早期剥離のお話です。
目次
1. 発症から診断まで

1. 常位胎盤早期剥離って何?
常位胎盤早期剥離(以下、早剥)は「正常位置に付着していた胎盤が、妊娠中または分娩中の胎児娩出前に、子宮壁より剥離する現象」と定義されています。
普通の分娩を想像してみてください。まず赤ちゃんが娩出されて、その後に胎盤が剥がれてきますよね。それが逆転したのが早剥です。
赤ちゃんは、胎盤を介してお母さんから酸素や栄養を受け取っています。すなわち、胎盤が先に剥がれてしまうと、その通路が絶たれ、酸素も栄養も受け取ることが出来なくなってしまうわけです。
胎盤の剥がれるスピードや面積にもよりますが、赤ちゃんが極度の低酸素状態に陥いると、最悪の場合は胎児死亡という結果になってしまうこともあります。
さらに胎盤が剥がれた場所には大きな血の塊(血腫)が出来、これが母体死亡の原因になり得ます。
2. 頻度は?
臨床的には、全分娩の約1%に認められます。
31〜32週以降から徐々に頻度が上昇し、38〜39週でピークを迎えると言われていますが、妊娠中いつでも起こりうる病気です。
さらに赤ちゃんが脳性麻痺になってしまう原因の1/4を占め、最も多い原因となっています。
早剥が起こると、お母さんの方にも危険が及びます。
分娩中の出血量が多くショック状態に至ったり、血液を凝固させるバランスが崩れたりして出血が止まらなくなったりし、母体の命を脅かすのです。早剥は母体死亡の原因の6.6%を占めるとされています。
3. 病因は?
早剥の原因としては、次のようなものが挙げられています。
特筆すべきは、50%の早剥に妊娠高血圧症候群などの高血圧疾患が関与していること。妊娠中の血圧推移や体重推移を厳密に管理するのも、そんな背景があってこそです。
- 妊娠高血圧症候群などの高血圧疾患(2〜4倍)
- 喫煙妊婦(1.4〜1.9倍)
- 高年妊婦(1.3〜2.3倍)
- 早剥の既往(10〜50倍)
- 多産婦(1.3〜2.3倍)
- 破水・子宮内感染(3.0倍)
- 外傷による物理的損傷
- 多胎妊娠(2.1倍)
- 羊水過多(2.0倍)
- その他、子宮筋腫合併・コカイン服用・血栓素因・前回帝王切開分娩 等々
(Williams Obstetrics 24th ed. 2014より引用)
早剥の1番のリスク因子は、「前回の分娩時に早剥になった」というエピソードです。早剥既往の妊婦さんは、次の分娩でのリスクが10〜50倍になると言われており、慎重な管理を要します。もし病院が変わるようなことがあっても、前回早剥だったという経過があれば、必ず次の病院にも伝えておいて下さい。
また、腹部鈍的外傷も早剥の原因になります。最初は大丈夫であっても数時間かけて顕在化してくる場合があるため、交通外傷を含め、腹部の鈍的外傷時は必ず産婦人科に受診するようにしましょう。
早剥のリスク因子をみてみると、妊婦さんにとってどうしようもない要素が多いんです。血圧上昇・高齢・多胎・羊水過多・腹部外傷…。なった場合、適切に管理する以外にどうすることもできません。
しかし、1つだけ妊婦さんにできることがあります。それが「禁煙」。産婦人科医が外来で口すっぱく禁煙を指示するのは、早剥での痛い経験があるからかもしれません。
4. 具体的な症状は?

早剥の症状は下記の通りです。しかし、この症状が全て揃う典型的な症例は稀であり、だからこそ診断が難しい疾患になっています。
- 下腹部痛(程度は様々)・腹部が硬い
- 性器出血あるいは血性羊水
- 胎動減少
症状は胎盤の剥離の程度、場所、剥離するスピードによって全く異なります。無症状のものから、気づかない内に赤ちゃんが子宮内で亡くなっていたりするものまで様々です。
性器出血が多ければ重症かというとそうではありません。時に血性羊水(本来は淡黄色透明の羊水に血液が混ざって赤っぽくなる)を呈することもあります。胎動減少だったり、子宮収縮が持続的かつ頻回だったりすることも早剥を疑う要素の1つになります。
症状が多岐に渡るからこそ、自身での判断は危険です。
先日こんなTwitterを掲載したのは、早剥が否定できないと取り返しがつかないことになり得るからです。
5. どうやって診断するの?
早剥を疑う所見が1つでもあったら、早剥を念頭において検査や診断を行っています。具体的な検査は、①経腹エコー、②胎児心拍数モニター、③血液検査の3つです。
①経腹エコー
まずは赤ちゃんの心拍を確認し、心拍数が問題なければ胎盤を評価します。「胎盤の後ろに血腫がないか」「胎盤が厚ぼったくなっていないか(50〜55mm以上で肥厚あり)」「子宮の壁から胎盤が剥がれている所見がないか」等を見るのです。
しかし発症初期だったり、剥離面積が少ない軽症例だったりすると、経腹エコーで分からないことも多いです。そんなことを念頭に置きながら、疑わしい場合は何度かエコーを行って、経時的評価を行っています。
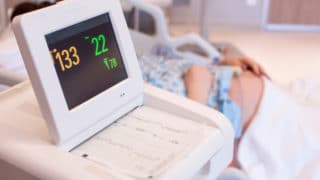
②胎児心拍数モニター
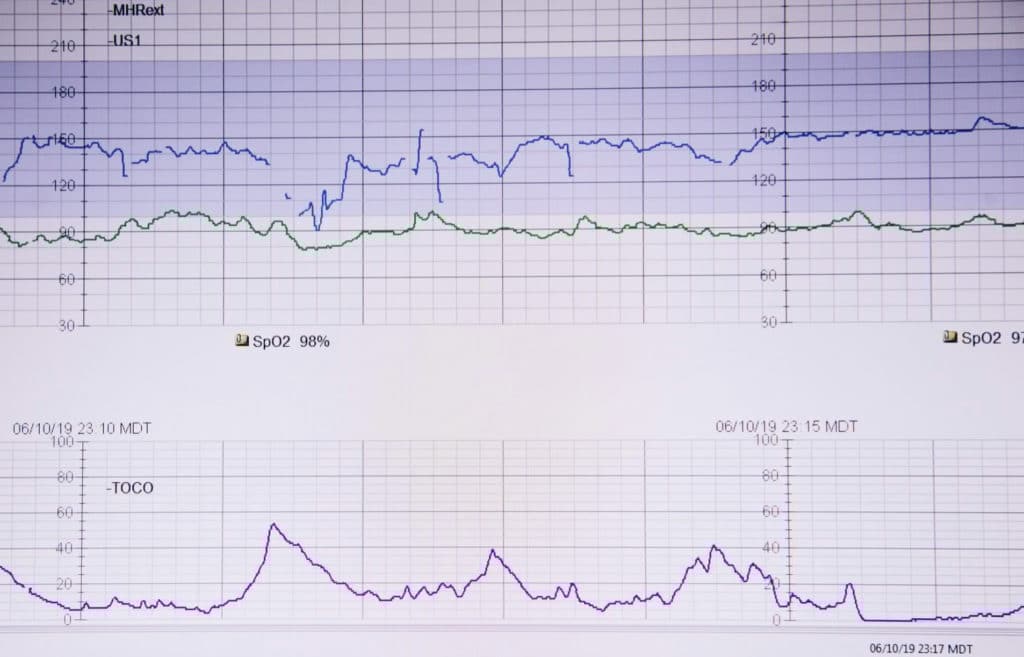
早剥症例では、モニターで赤ちゃんの低酸素状態を示唆する所見が約60%に認められます。また、赤ちゃんの貧血が重症化した際には、更に重篤な波形に至ることもあります。
子宮収縮が頻回(10分間で5回以上)になったり、過強陣痛に至ることもが多いのも特徴です。
赤ちゃんの元気度と子宮収縮の頻度をモニターすることで、早剥を疑う所見がないか、赤ちゃんの貧血がないかを評価しています。
③血液検査
胎盤の後ろに血の塊(血腫)が形成されて、それが大きくなってきたりすると、血液を固める因子のバランスが崩れて、色々な異常値を呈するようになります(播種性血管内凝固症候群:DICと言います)。出血が止まらなくなり、輸血を要することもあります。
また、DICには至っていなくても、貧血が進んでいれば早剥を疑う要素の1つです。こちらもエコーやモニターと同様、初期は異常値を示さないことも多いので、時間単位で再評価し、値の推移をチェックしています。
2. 治療と管理
1. なるべく早く分娩を!
妊娠週数・母児の状態・重症度によって治療方法は異なってきますが、一般的に早剥は時間との勝負です。早剥の診断になったら数時間以内(可能なら1時間以内)の分娩が望ましいと考えられており、
- すぐに分娩に出来そう→経腟分娩トライ(必要なら急速遂娩)
- すぐに分娩には出来なさそう→緊急帝王切開術
です。場合によっては、”超”緊急帝王切開術になることもあります。
特にモニターで赤ちゃんの心音異常を認める症例では、診断から赤ちゃん娩出までの時間が赤ちゃんの予後と関連すると言われており、非常に迅速な対応が求められます。
急速遂娩や超緊急帝王切開については、次の2つの記事に詳しく書いていますので、よければ見てみて下さい。

早産の場合、「軽症例の早剥」かつ「母児ともに容態が安定」していれば、厳重な監視下に妊娠期間を延長する治療をすることもあります。
また、すでに赤ちゃんが子宮内で亡くなってしまっている場合は、すぐに手術とするのではなく、お母さんの循環動態や凝固異常を治療で十分に改善させた上で、緊急帝王切開術で娩出とします。
2. 分娩後の対応
血圧や出血量に応じて治療を行いますが、重症例では輸血を要する症例も数多くあります。また、身体のバランスが崩れ、血液がサラサラになり固まらない状態になってしまうと、それに対する集中治療が必要になります。
子宮収縮が悪くなることも多いため、子宮収縮を促す薬を使用したり、子宮内からバルーンで圧迫する処置を必要としたり、子宮の栄養血管を詰めるカテーテル手術を行ったりします。しかし、それでも止血が得られない場合は、子宮を摘出する手術を行う可能性もあります。
3. 予後について

早剥の重症例の周産期死亡率は約30〜50%、母体死亡率は約1〜2%です。従って、その後の治療のことなども鑑み、クリニックや助産院での分娩時は、NICUや母体集中治療室のある高次施設への搬送が必要になります。
搬送する時間なども考慮すると、非常に切羽詰まった疾患であることが分かると思います。早剥は今まで全く問題がなくても起きてしまう疾患です。出血、下腹部痛、お腹が硬い、胎動減少の自覚などが少しでもあれば、すぐに病院を受診しましょう。
今日は早剥についてお話ししました。
産婦人科の中でもトップレベルの緊急疾患です。剥離がはじまってしまうとそれを止める方法はありません。早期発見が赤ちゃんとお母さんを救える唯一の手段になります。
どんな妊婦さんでも、どんな時期でも発症し得るのが早剥の怖いところ。早剥についての知識を皆さんに知ってもらい、”疑うこと”を知ってもらえたら本望です。
漫画「コウノドリ」でも第3巻に早剥の症例が掲載されています。
喫煙妊婦の早剥について、臨床でのハラハラ感も含めてかなりリアルに表現されているので、1度読んでみても良いかもしれません。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!

































こんにちは、ゆきです。産婦人科医として働いています。