先日、こんな質問を頂きました。

チョコレート嚢胞というのは、結構厄介な疾患です。
月経痛・性交痛・排便痛の他、不妊、悪性腫瘍の原因になることもあります。
今日はチョコレート嚢胞及び子宮内膜症について、詳しく説明していこうと思って筆をとりました。
月経については下記の記事に詳しく書いたので、自分の月経を客観的に評価しつつ、参考にしてみてください。月経の異常からチョコレート嚢胞が見つかることもあるのです。

目次
1. 子宮内膜症について
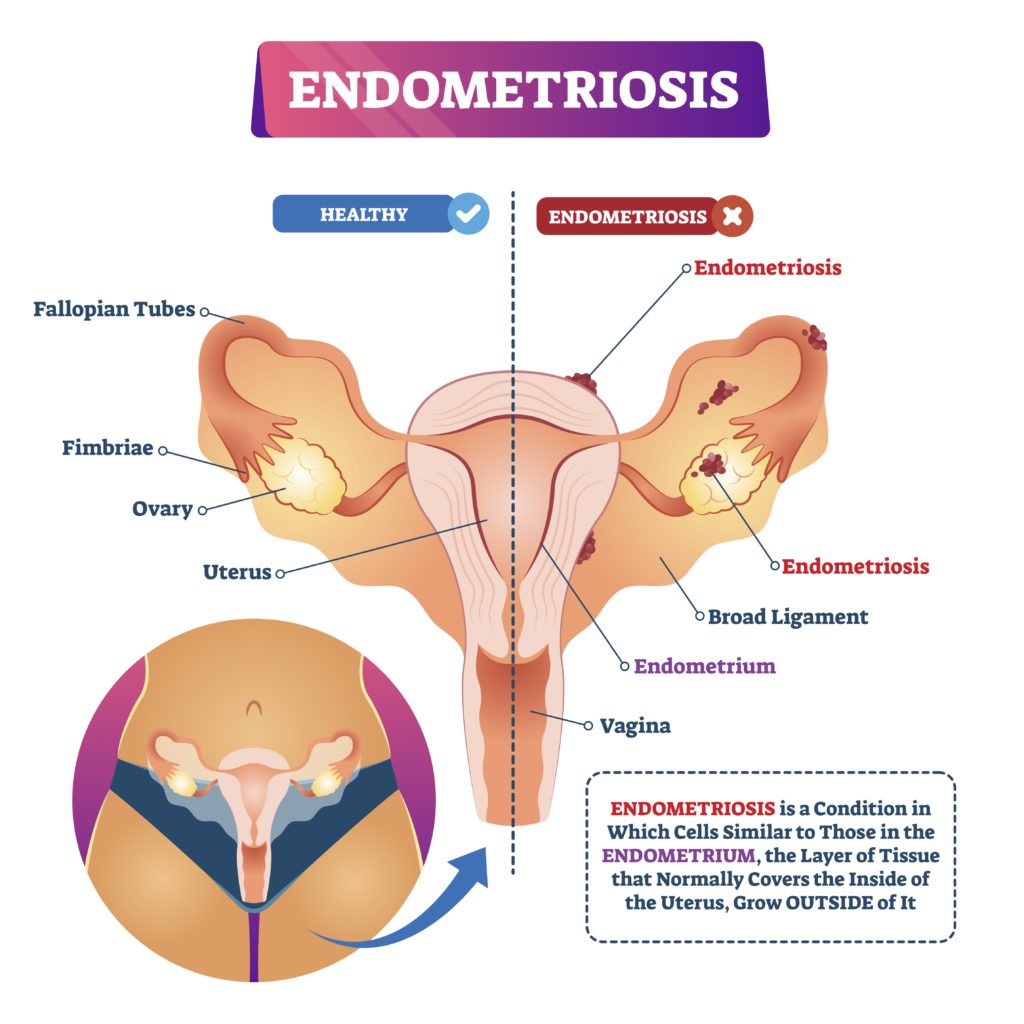
まず、子宮内膜症(Endometriosis)についてお話しします。
子宮内膜症とは、何らかの原因によって子宮内膜様の組織が別の場所に生じた疾患です。上のイラストの通り、特に子宮内膜に近い場所、つまり子宮漿膜・卵巣・卵管・腹膜などに多く発生します。
子宮内膜症を簡単に表すと、「子宮内膜以外でも生理がある病気」になります。月経の度に卵巣や腹膜などで出血し炎症を起こすのです。
痛そう…と思った方、ご名答。かなりの頻度で腹痛(特に月経痛)を伴います。
しかも、月経を重ねれば重ねるほど症状は強くなり、月経痛で日常生活に支障が出たり、排便痛や性交痛を伴うようになったり、さらに酷くなると月経以外の時もお腹が痛くなる”慢性骨盤痛”を発症したりします。
好発年齢は20〜40歳代の女性です。エストロゲンという女性ホルモンに依存して増殖していきます。子宮内膜症は不妊症の原因にもなるので、ちょうど妊娠・出産を経験される年代に多いこの疾患は、治療方針に難渋することも多々あります。
2. 卵巣チョコレート嚢胞って何?
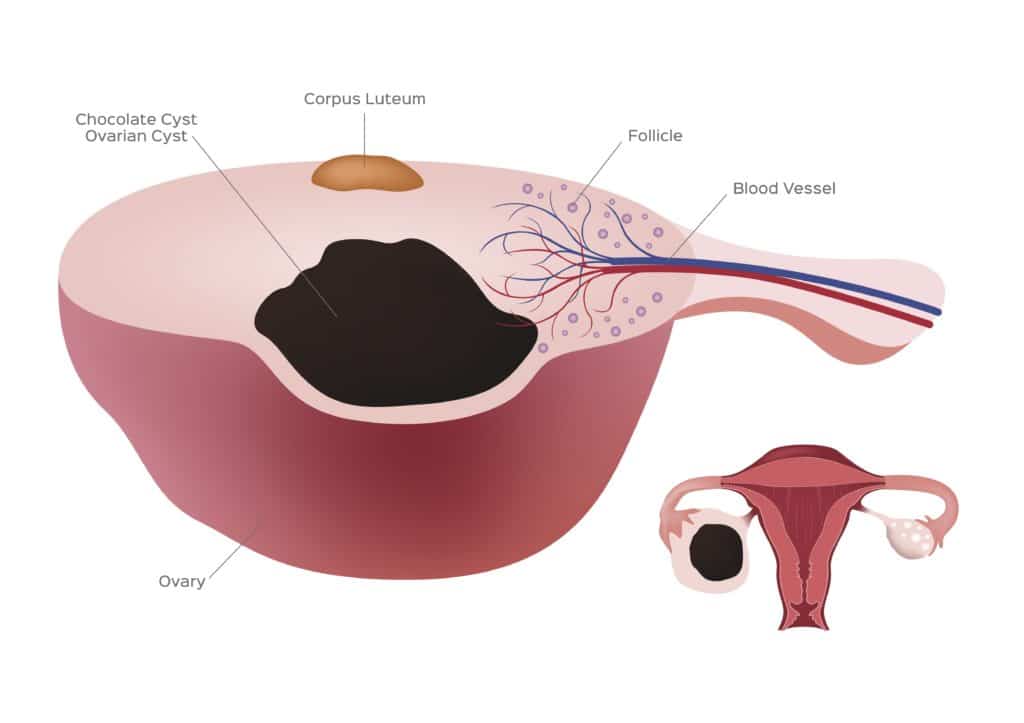
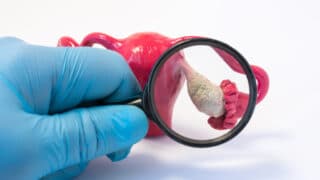
卵巣チョコレート嚢胞とは、子宮内膜症が卵巣に発生したもののことです。月経の度に卵巣の中で出血が起こり、その出血が卵巣の中にたまり、卵巣が腫れてきます。子宮内膜症患者の30%に発症します。
たまった血液が黒っぽくなり、ドロっと溶けたチョコレートのように見えることから卵巣チョコレート嚢胞と呼ばれています。医学的な正式名称は「子宮内膜症性卵巣嚢胞」です。
ちなみに子宮内膜症の”腹膜病変”のことを「ブルーベリースポット」と言ったりします。医学って、食べ物に例えるのが好きなんですよね。
卵巣チョコレート嚢胞そのものは良性腫瘍なのですが、0.7〜1%は卵巣がんなどに癌化することがわかっています。
特に40歳以上あるいは大きさが10cm以上のものでは卵巣がんの合併率が急増するので、注意深いフォローあるいは治療介入が必要です。
3. 月経が増えるほどリスクが上昇

エストロゲン分泌量の増加や、お腹の中に逆流する出血量が増えることにより、子宮内膜症の発症リスクは上昇します。
そのため、リスク因子は以下のようになります。
- 初経が早かった(特に12歳以下)
- 月経周期が短い
- 月経持続期間が長い
- 月経量が多い
- 妊娠分娩回数が少ない
月経があればあるほど、子宮内膜症のリスクが高まるのです。
妊娠・出産時はホルモンバランスが変化し、エストロゲン分泌が減少しますし、そもそも月経が無くなるので内膜症のリスクを減らすことが出来ます。
つまり、晩婚化・少子化が進んだ今の日本では、子宮内膜症の発症が増えていることが頷けるかと思います。
4. 子宮内膜症の診断方法

1. 内診・直腸診
月経痛などの月経困難症を訴えられる方が産婦人科にいらっしゃった時、必ず内診を行います。
内膜症による癒着で子宮の動きが悪くなっていないか、不自然に後屈していないか、圧痛がないか等を見るのです。
さらに、直腸診(お尻からの診察)も行って、直腸との癒着の有無や直腸病変についての評価をしています。
2. 経腟エコー
経腟エコーでは主に「子宮の後屈の有無」と「卵巣チョコレート嚢胞の有無」を評価します。卵巣チョコレート嚢胞を疑う嚢胞性病変があったら、その大きさを測定します。大きさによって治療方針が変わるからです。
また、血流の有無や充実成分の有無なども評価し、本当に卵巣チョコレート嚢胞なのか、卵巣がん等の悪性腫瘍を見逃していないか、といったことも調べています。
3. 骨盤部MRI
子宮内膜症の診断にはMRIが非常に有用です。子宮や卵巣の状態を客観的・視覚的に評価できます。
卵巣嚢胞の性状も、MRIである程度わかります。
卵巣が腫れて嚢胞を形成する原因って、チョコレート嚢胞以外にも色々あるんですよね。中に貯留しているのが血液成分なのか、それとも水なのか、脂肪なのか、粘液なのかをMRIの画像から鑑別しています。
がんなどの悪性所見を疑う病変がないかも、細かくみていきます。
また、深部内膜症の診断には腟と直腸にゼリーを注入してコントラストを明確化させる「MRIゼリー法」が有用です。
4. 審査腹腔鏡
しかし、上記診察でも何も見つからないことがあります。
子宮内膜症の腹膜病変はその良い例です。内膜症病変が小さいと、エコーでもMRIでも病変をキャッチすることができないのです。
その場合、審査腹腔鏡が考慮される可能性があります。実際にお腹の中をカメラで見て、子宮内膜症の病変がないかを観察します。
腹腔鏡手術の一種になるので、身体への侵襲は1〜3の検査と比べるとかなり高くなります。そのため、「原因不明の長期不妊症」「かなり症状の強い月経困難症」など、適応は厳しく設定します。
5. CA125
血液検査で調べられる腫瘍マーカーの1つに「CA125」というものがあります。これは悪性腫瘍だけでなく、子宮内膜症でも上昇することがわかっています。感度が高いわけではありませんが、上記と合わせた補助診断として有用です。
5. 子宮内膜症の治療法
子宮内膜症の治療は、次の項目を総合的に評価し、患者さんと相談しながら進めていきます。
- 年齢
- 病変部位
- 病変の大きさ
- 挙児希望の有無
1. 今すぐの挙児希望がある女性
①不妊症ではない場合
基本的に、子宮内膜症は妊娠すると原則改善すると言われています。
内膜症自体が不妊症の原因になることもあるため、妊娠希望がある場合は早めの妊活をお勧めします。
②不妊症の場合
卵巣嚢胞があって、それが「4〜5cm以上」あるいは「悪性所見が少しでも疑われるような場合」は、手術を考慮します。
手術は腹腔鏡を用いて卵巣の嚢胞部分のみを摘出するものが一般的です。しかし、手術が逆に卵巣に悪影響を与える場合があるので、症例毎に適応を判断し、場合によっては生殖補助医療としての採卵を優先することもあります。
卵巣嚢胞が「4cm未満」かつ「悪性所見なし」の場合は、妊娠中の合併症リスクも低いため、積極的に不妊治療を行います。
低用量ピルなどの子宮内膜症の治療薬は、妊娠を希望する場合には通常使用できません。そのため、ロキソニンなどの鎮痛薬を用いて疼痛コントロールを行うしかないのが現状です。
2. 今は挙児希望がない女性
①低用量ピル(LEP)
低用量ピルは、エストロゲンとプロゲステロンが配合されたホルモン剤です。若年で今後の挙児希望があるような症例では、基本的に低用量ピルの内服が第1選択になります。
ピル内服により、月経痛などの月経困難症の症状緩和も望めますし、子宮内膜症が増悪するリスクや今後の不妊リスクも抑えることが出来ます。
また低用量ピルには「連続投与」といって、最長120日間内服が継続でき、その間の月経を止められる飲み方があります。
子宮内膜症は、月経回数が増えれば増えるほど増悪する疾患なので、毎月月経を起こす飲み方よりも、連続投与で3ヶ月に1回月経を起こす方が治療効果が高いのです。
②黄体ホルモン(ジエノゲスト)
低用量ピルは40歳以上や喫煙者には処方しづらい薬剤になっています。血栓リスクを考慮してのことです。
そのため、40歳以上の場合は黄体ホルモン(ジエノゲスト)の内服を行います。ジエノゲストは、低用量ピルと異なり”プロゲステロンのみ”のホルモン剤になります。
子宮の内膜が増殖するのを防ぎ、排卵を抑制し、子宮内膜症細胞が増えたり炎症反応を起こしたりするのを抑制する効果があります。
他のホルモン療法に比べて副作用が少なく、長期投与が可能なので臨床現場でもよく用いられます。
③その他
その他にも偽閉経療法としてのGnRHアゴニストや、テストステロンを誘導するダナゾールなどが用いられたりします。
また、疼痛コントロール目的の鎮痛薬も積極的に使用します。
3. 手術が必要な症例
手術が必要になる症例には、様々な種類があります。
1つが不妊症。これは前述の通りですが、子宮内膜症が不妊の原因になっている可能性があるため、その病変を取り除こうというものです。卵巣チョコレート嚢胞は手術でとっても再発するリスクがありますし、手術をすることによって卵巣を傷つけてしまうリスクもあるため、慎重に症例を評価して行います。
4cm以上の不妊症患者は手術を考慮することが多いです。
2つ目は悪性腫瘍が否定できない時。卵巣チョコレート嚢胞は、卵巣がんを合併する可能性があります。特に嚢胞が大きかったり、高齢の場合はそのリスクが上がることが分かっています。
・10cm以上
・4cm以上️かつ40歳以上
の場合は、手術をお勧めします。
3つ目は薬物療法でコントロールのできない月経困難症がある時。
薬物療法をやっても効果が悪く、日常生活に支障をきたす状態が続くような場合は、癒着を剥がすような手術や内膜症病巣を除去するような手術が行われることがあります。
また、今後の挙児希望が一切ない場合は、子宮及び両側卵巣・卵管を摘出する手術が考慮されることもあります。
6. 子宮内膜症はフォローが重要

子宮内膜症は、積極的な治療介入が必要な疾患です。
月経症状が強いのにも関わらず、我慢しすぎてかなり酷い状態になってしまった症例をいくつも経験しています。「もっと早く来てもらえていたら…」と思うことが何度もあります。
更に子宮内膜症は、治療しても再発するリスクがあったり、数十年後に悪性化するリスクがあったり、本当に厄介なんです。
治療介入が必要な症例でも不要な症例でも、私は少なくとも3ヶ月に1回はフォローしています。
定期的に診察することによって、卵巣嚢胞のサイズがかわってこないかとか、月経症状がどうかとか、今後のライフプランはどうかとか、そういう繊細なフォローも出来るようになるのです。
今回は子宮内膜症について書きました。
いかがだったでしょうか?結婚・妊娠・出産に大きく関わる年代に好発する頻度の高い疾患です。
月経症状や不妊症など、少しでも怪しいかもと思ったら、試しに産婦人科に行ってみてください。担当医の先生と相談してみましょう。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!
































こんにちは、ゆきです。産婦人科医として働いています。