今回は流産についてのお話しをしようと思います。
妊娠や出産の前に、この流産の話題を持ってきたのには訳があります。
そんな理由も話しながら、流産についてお伝えしていきます。
目次
1. 流産は珍しい病気じゃない

流産(abortion)とは、妊娠22週よりも前に妊娠が終わってしまうことを言います。自然に妊娠の中絶に至る「自然流産」と、人工的操作によって妊娠を終わらせる「人工流産(人工妊娠中絶)」がありますが、今回扱うのは前者です。
この記事の読者の中にも、流産を経験したことがある方がいらっしゃるでしょう。非常に心を痛めたことと思いますが、何か自分が悪いことをしたからでは…と自分を責める必要はありません。
なぜなら、流産は誰にでも起こり得る、頻度の高い疾患だからです。
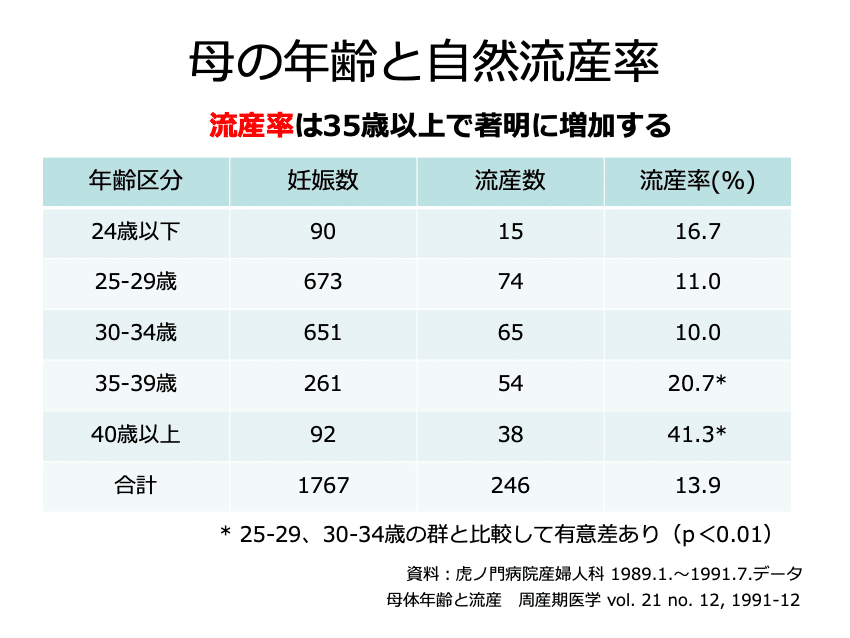
産科の診療ガイドライン2020では、産婦人科の外来で臨床的に確認された妊娠の15%が流産になり、妊娠女性の38%が流産を経験していると記載されています。
また、流産率は35歳以上で著明に増加し、母体の加齢とともに頻度が高くなることがわかっています。流産は全く珍しい病気ではないのです。
2. 流産の原因・分類

流産には色々な分類があります。だからこそ分かりにくいところもあるので、まずはこちらから整理していきましょう。
- 早期流産:妊娠12週までの流産
- 後期流産:妊娠12週以降22週未満の流産
早期流産が80%を占めます。
- 切迫流産:流産になりかかっている状態。赤ちゃんの心拍は確認でき、まだ妊娠継続の可能性あり。
- 稽留流産(けいりゅうりゅうざん):胎児心拍はないが、まだ子宮の中にいる状態。
- 進行流産:流産が開始し、赤ちゃんが自然に子宮の外に出ようとしている状態。
胎嚢とは赤ちゃんのお部屋のことです。
残念ながら、切迫流産以外は妊娠継続の可能性はありません。
- 完全流産:子宮内容が完全に外に排出された場合
- 不全流産:一部残った場合
不全流産の場合、治療介入が必要になります。
流産の原因は様々ありますが、早期流産の大半は胎児側の要因が多く、後期流産になると母体側の要因も強くなると言われています。
- 胎児側の要因:染色体異常・遺伝子病など
- 母体側の要因:子宮の異常・ホルモンや免疫系の異常・感染症など
早期流産が80%程度なので、一番多いのは胎児側の染色体異常です。染色体異常は、誰にでもある一定の確率で起こり得ます。
ただ、流産を3回以上繰り返す、後期流産である、遺伝性疾患の家族歴がある、など少し引っかかることがあったら不育症の検査を行うことがあります。不育症については、また今度記事にしたいと思います。
3. 流産ってどうやって診断するの?
基本的には経腟超音波検査によって、子宮内の赤ちゃんや胎嚢の状態を確認します。正常妊娠の場合は、大体妊娠4週後半〜5週後半ごろから胎嚢が観察でき、妊娠6週後半〜7週後半に胎児心拍を認められるようになるので、これらを参考にしています。
ただ、月経周期が乱れている等、最終月経から推定される妊娠週数があてにならないこともあるので、週数より発育が乏しくても、通常は1〜2週間程度間をあけて再評価します。1〜2週間後の再検時も、赤ちゃんや胎嚢の発育が無かったり、逆に小さくなっていたり、心拍が確認できないことが分かったら、流産と診断するのです。通常、複数の医師で慎重に判断しています。
4. 流産診断後の治療法
流産の診断が確定し、しかも子宮の中にとどまっているような場合は、介入が必要です。治療方針としては、以下の2つが考えられます。
- 自然待機
- 手術(子宮内容除去術)
①の自然待機の場合、特に何もせず、自然に赤ちゃんや胎嚢が排出されるのを待ちます。手術をしない分、子宮の損傷リスクがない上、金銭的にも有利ですが、いつまで経っても出てこないことがあるため、時間的にはデメリットが大きいです。更に、1ヶ月以上稽留流産が持続すると、感染のリスクがあったり、身体が胎児や胎嚢を異物とみなしてしまったりするので、手術が必要になります。せっかく待っていたのに、結局手術になってしまったなんてこともあるわけです。
②の手術の場合、1泊2日入院または日帰りで行います。病院にもよると思いますが、費用は大体3〜4万円くらいで、10分程度の手術です。最近は、子宮の中を引っ掻いて出すのではなく、真空管でズボッと吸引するような手術が増えてきているので、子宮の内膜を傷つけてしまうリスクも減っていると考えられます。手術で子宮内容をしっかり排出できれば、性器出血などの症状も落ち着き、次の妊娠に向けて早めに妊活を再開することができます。
上記メリット・デメリットを考えながら、主治医と治療方針を相談しましょう。正解は特にありません。それぞれの夫婦が出した答えが、一番良い結論です。
5. 次の妊娠は?

流産の治療が終わると、1ヶ月前後で生理が再開します。私は妊活の再開時期については、「できれば生理が2回来たのを確認してからにしてね」と言っています。
月経が来ないまま妊娠してしまうと、妊娠週数が不正確になってしまったり、子宮の中に遺残がある状態で妊娠してしまう危険性があるからです。
更に”2回目の生理”としているのは、1回目の出血が不正出血ではなく、本当に生理だったのかを見極めるためです。
しかし、母体年齢やその他の因子から、できるだけ早い妊娠を希望されている方に対しては柔軟に対応しています。
産婦人科医によって色々な考えがあると思いますので、ぜひ担当の先生と相談してみてくださいね。
今回は流産の基本についてお話ししました。
流産が身近な疾患であることを知ってもらい、流産で悲しい思いをして自分を責めていらっしゃる女性に、少しでも励ましの意味で届いてくれたらと思っています。
これからもゆきぞらブログをよろしくお願いします。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!
































こんにちは、ゆきです。産婦人科医として働いています。