以前、出生前診断についての記事を書きました。

この記事でも触れたのですが、外来でも質問箱でもたまに
・NT肥厚はありますか?
・NTが○mmと言われたんだけど、これは染色体異常の可能性が高いということですか?
などの質問がきます。
今日はNT肥厚について、産科ガイドラインではどのように記載されているのかを簡潔にまとめるとともに、私たち産婦人科医がどのようなスタンスで扱っているのかをご理解頂ければと思い筆をとります。
目次
1. NT肥厚って何?
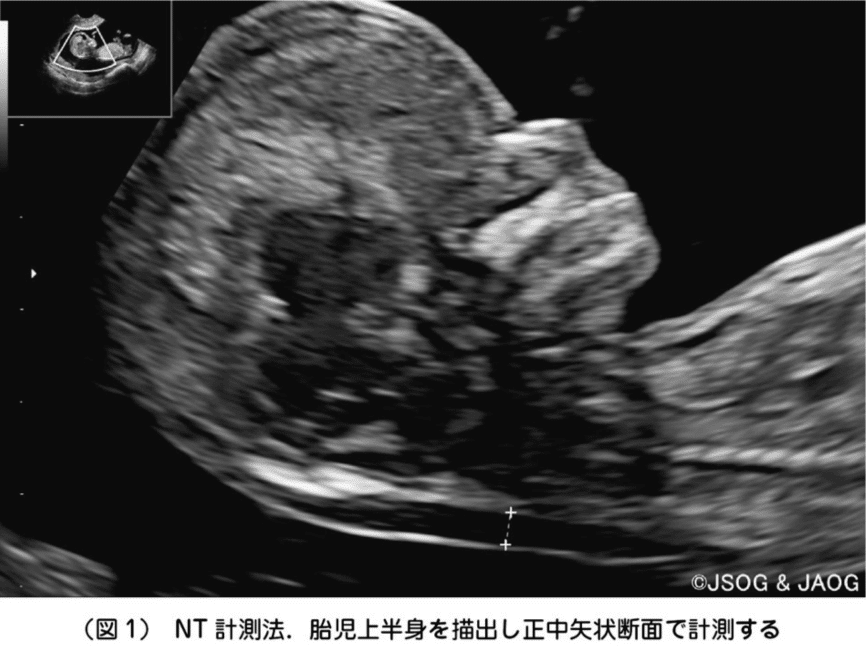
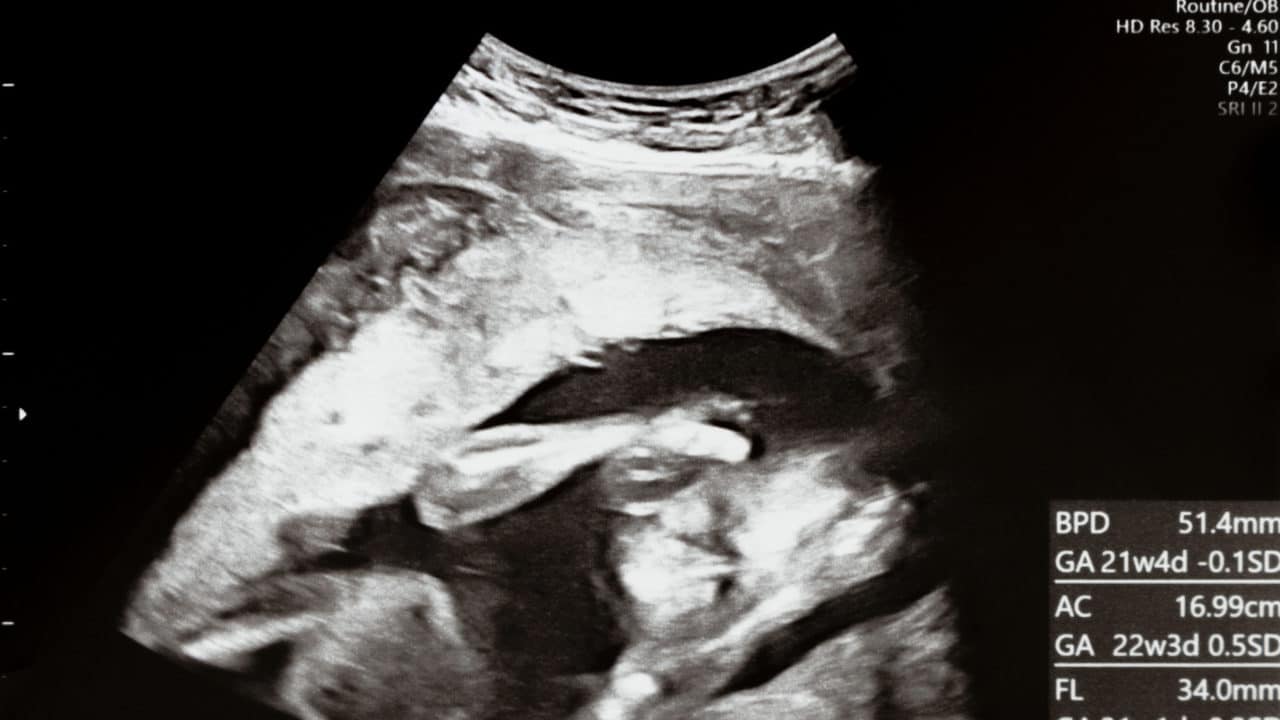
妊娠11〜13週頃、全ての妊娠初期の赤ちゃんには後頸部の皮膚と組織実質の間に黒く抜けて見える低エコー領域が観察されることがあります。
これをNT(nuchal translucency)と呼びます。
妊娠14週頃には徐々に消失してしまうので、NTを計測する場合には、以下の条件による正確な計測を行うことがガイドラインで定められています。
- 妊娠11週〜13週6日での測定
- 超音波画像の拡大率が十分であり、胎児上半身が大きく描出されていること(図1参照)
- 正中矢状断面で計測されていること(図1参照)
上記に示した図1のようなものが、ガイドラインで定められた通りに測定された「NT」です。
例えば、下のようなエコーはNTを測定しているようにみえますが、適切な条件では測定出来ていない画像と判断されます。
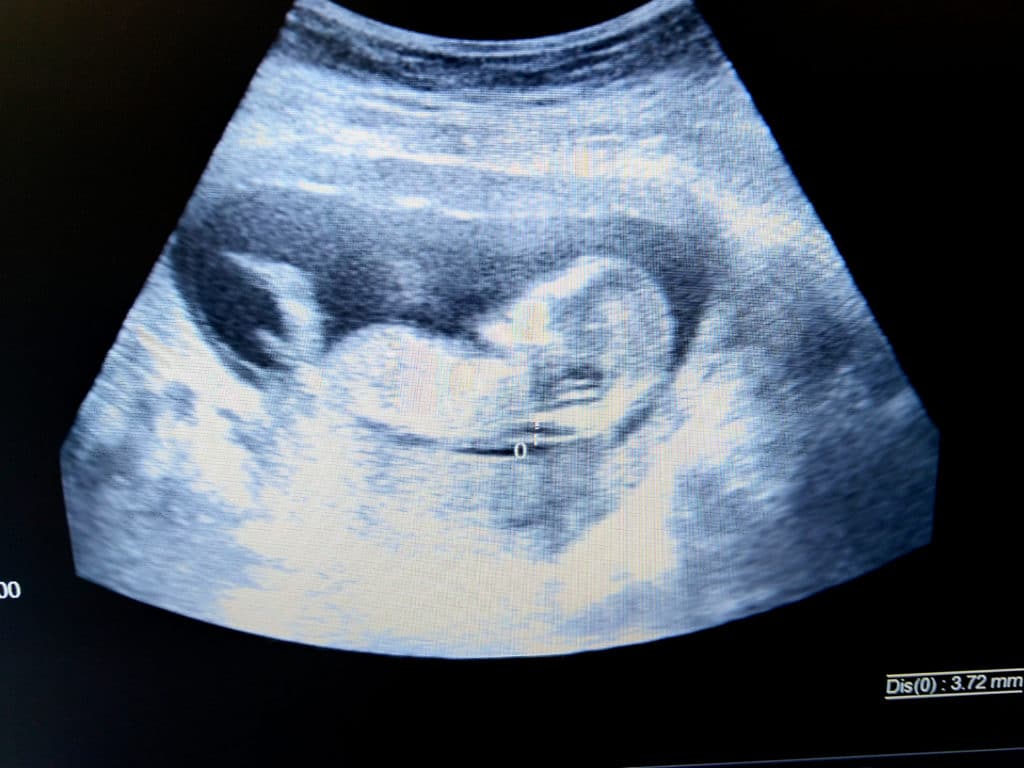
NTは数mm単位が重要になってくるので、適当にさらっと測定できるものではないのです。
赤ちゃんが首を前に曲げていれば見かけ上のNT値は小さくなりますし、逆に後ろにそっていればNT値は大きく評価されてしまうことにも注意します。
しかもこの時期の赤ちゃんは数cm程度の大きさしかありませんので、不正確な計測で誤った不安をご家族に与えてしまうことだけは絶対に避けなければなりません。
2. NT値の臨床的な意味付け

なぜNTを気にするのか。
それは、NT値が大きいほど、赤ちゃんの染色体異常の確率が高くなると言うことが分かっているからです。
インターネットでもそのように記載されている情報が多いからこそ、妊婦さんでもご存知の方が多いのでしょう。
具体的には、下記のようになるとされています。
| NT値(mm) | 胎児数 | 染色体異常児数(%) |
|---|---|---|
| 〜3.4 | 95,086 | 315(0.33%) |
| 3.5〜4.4 | 568 | 120(21.1%) |
| 4.5〜5.4 | 207 | 69(33.3%) |
| 5.5〜6.4 | 97 | 49(50.5%) |
| 6.5〜 | 166 | 107(64.5%) |
NT肥厚だけで評価する際には、3.5mmをカットオフ値とすることが一般的です。
3.5mm未満の場合は染色体異常の可能性が0.33%であるのに対し、3.5mmを超えると一気にリスクが上昇します。
そして、4mmでは約20%、5mmで約33%、6mmで約50%、6.5mmで約65%になります。
3. NT値の測定は出生前検査の1つ

産婦人科診療ガイドライン2020
「NT値の計測は出生前遺伝学的検査(非確定的検査)と位置付けられていることに留意し、計測する場合には倫理的側面に十分に配慮する」
日本では、NT値の計測は出生前検査の1つに位置付けられています。
したがって、本来は妊婦さんとご家族がその検査について十分に理解した上で、遺伝カウンセリングの後に行われるべき検査です。
しかし、NT肥厚というものは偶発的に見つかることも多い。
そのため、NT値を測定する”前”の段階で、『超音波検査で異常が見つけられた時にどの範囲で告知されることを望むのか』を、患者や家族にしっかりと説明しておくことが望ましいと考えられています。
また本来、出生前検査としてNT肥厚を用いる場合、NT値だけでなく他の所見もチェックして判断することが求められます。
欧米ではこのNT肥厚は妊娠初期にルーチンに調べられることが多いのですが、NT肥厚だけでなく、他のエコー所見、例えば鼻骨の描出や弁の逆流・血流速度波形などと合わせて総合的に判断しているんですよね。
NT肥厚だけでの評価は一般的ではないということは分かってもらわねばなりません。
4. NT肥厚あり=異常児、ではない!

また、NT肥厚を指摘されたからといって、染色体異常を持っている異常児である、ということには決してなりません。
NT値が大きくても染色体異常がない赤ちゃんもたくさんいらっしゃいますし、そういった赤ちゃんは90%強の無病生存が期待できることも報告されています。
従って、NTが明らかに肥厚していると医師が判断し、その告知を患者本人や家族が望む場合には、次のような確定診断を行うための追加検査が勧められます。
5. 羊水検査などの追加が選択肢に挙がる
産婦人科診療ガイドライン2020
「NT値をもとに胎児染色体異常を疑う場合、染色体異常の確定診断のためには羊水検査(場合によっては絨毛検査)が必要と説明する」
NT肥厚があり、患者が染色体異常の有無を探すための検査を希望される場合は、羊水検査などの確定検査を行うよう勧められます。
こちらによって大きな染色体異常の有無を評価することができます。
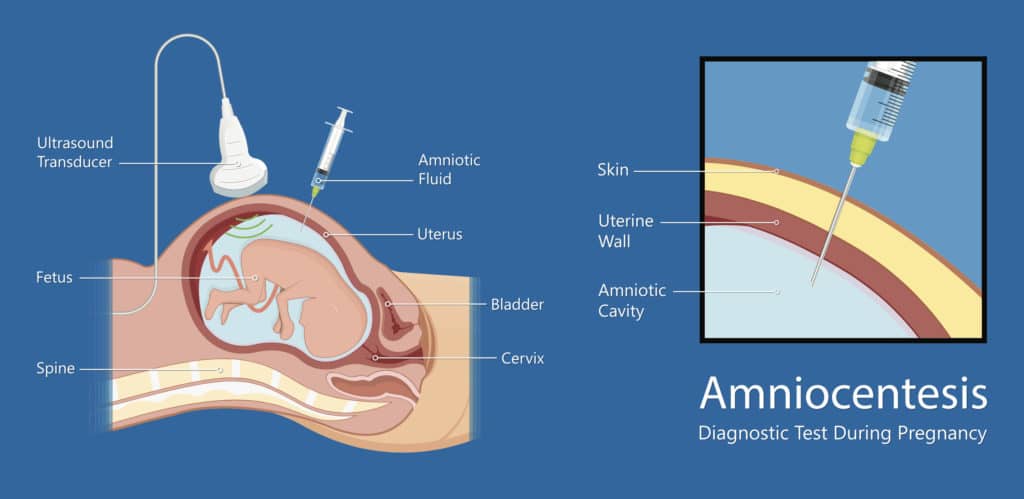
ただ羊水検査は侵襲的な検査に当たり、流産や破水の可能性が0.3%程度あります。羊膜分離や胎児損傷などの合併症が起きることもあります。
そのリスクを鑑みた上で、検査を行うかどうかを選択して頂きます。
また、いわゆる「異常」は染色体異常だけではありません。
これらは羊水検査を行うだけでは分かりません。
心疾患や骨系統疾患、頭蓋内の疾患や口唇口蓋裂など、その他の所見がないかもエコーで調べながら、どういった異常があるのか、複数の異常があるならどのような組み合わせなのかなどを調査し、可能性を推測していきます。
しかしエコーも100%ではないので、出産されるまで分からないこともある。ご不安な気持ちもとてもよく分かるのですが、そちらは十分にご理解頂けますと幸いです。
NT値測定について解説しました。
私は年間1000件以上の分娩を扱う施設で働いている期間が長いのですが、そのような状況では妊婦健診も混雑を極めており、妊娠11〜13週の妊婦さんに一律にNT肥厚を適切に測定するような時間はないのが現状です。
手技的にも倫理的にも、さらっと測定できるものではないので、適切な計測を希望の場合は、適切な施設で評価することが望ましいと考えます。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!
































こんにちは、ゆきです。産婦人科医として働いています。