今回は生まれたばかりの赤ちゃんについての記事です。
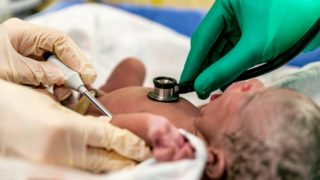
分娩後、私たち産婦人科医及び助産師は、赤ちゃんが元気かをスコアリングして評価します。具合が悪そうな赤ちゃんの場合は、新生児蘇生といって速やかに処置を行い、赤ちゃんの呼吸などをサポートします。
分娩が終わってほっとしている時、赤ちゃんにどういうことが行われているか気になりませんか?新生児の評価及び蘇生について、簡潔にまとめました。
目次
1. Apgar score
赤ちゃんが生まれた後、助産師さんや産婦人科医(あるいは小児科医)が「アプ○点です」と言っている場面、聞いたことありますか?
この「アプ」というのは、アプガースコア(Apgar score)の略で、全ての赤ちゃん対象に出生1分後・5分後に評価する決まりになっています。
- 皮膚色(Appearance)
- 心拍数(Pulse)
- 刺激に対する反射(Grimace)
- 筋緊張(Activity)
- 呼吸(Respiration)
この5項目を評価しており、頭文字をとって「APGAR」になります。
アプガースコアの点数によって、下記のように分類されます。
- 7点以上=正常
- 4〜6点=軽症新生児仮死(第1度仮死)
- 0〜3点=重症新生児仮死(第2度仮死)
9〜10点だと、とても元気。7点未満だと何らかの蘇生を必要とし、4点未満だと急いで小児科の先生を呼ぶ緊急事態、といったイメージです。
2. 新生児は呼吸管理が最重要
生まれる前まで赤ちゃんは、羊水での水中生活を送っており、肺は液体で満たされています。それが出産によっていきなり空気中に投げ出されると、もの凄い環境の変化が起きます。
それでも赤ちゃんは負けずに、おぎゃあと泣きます。この”第1啼泣”によって、肺にあった水分が急速に空気に置き換えられ、肺呼吸を確立するのです。
また第1啼泣は、胎児循環から成人型循環に移行させる意味でも大きな役割を果たしていて、身体の血液の流れもダイナミックに変わります。
つまり、赤ちゃんにとっては何よりもまず「第1啼泣≒呼吸」が大切なのです。生まれた後に赤ちゃんが元気に泣いて初めて、私たち産婦人科医はホッと胸を撫でおろしています。
3. 正常新生児のルーチンケア

正常新生児の明確な定義はありませんが、ここでは「37週以降の正期産で出生し、明らかな合併症をもっていない新生児」とします。
そろそろ出産になるぞという時は、経腟分娩であっても帝王切開であっても、必ずスタッフが1名以上「新生児担当」として立ち会います。必要なときに吸引や酸素、人工呼吸などが速やかに行えるよう、全ての物品を揃えて準備して待機しています。お部屋も赤ちゃんのために温めておきます。
赤ちゃんをみる上での3つのポイントは、①保温・②気道確保・③呼吸刺激です。
いざ生まれたら、すぐにタイマースタート。
第1啼泣があれば一安心。すぐには泣かなかったとしても、刺激したり口や鼻の中を吸引したりして刺激し、啼泣を促します。
また、乾いたタオルで素早く羊水を拭き取って保温もします。赤ちゃんは羊水によって身体が濡れていて、容易に体温が低下するからです。
そんなこんなのうちに、生後1分になります。アプガースコアを素早く判定し、妊婦さんをみている産婦人科医や助産師に情報を共有します。
その後は赤ちゃんの気道を確保しながら、必要時は吸引したり、心拍を測ったり、酸素のモニターを付けたりしてフォローします。そして生後5分になったら、再度アプガースコアを評価します。
特に経過が問題なければ、新生児眼炎予防のために抗菌薬の点眼をし、お母さんとの早期母子接触を図ります。
赤ちゃんのために部屋の温度が高く設定されているので、夏場の帝王切開は結構キツくて、汗を滲ませながら手術してます。
4. 新生児仮死と蘇生
「新生児の蘇生法アルゴリズム」というものがあり、出生直後にチェックする3つのポイントが挙げられています。ルーチンケアに移れるのは、全てに当てはまらない赤ちゃんのみです。
- 早産児
- 弱い呼吸・啼泣
- 筋緊張低下
上記のうち、いずれか1つでも認める場合には保温や気道開通、刺激などが必要です。その後、呼吸はどうか、徐脈はないか、皮膚の色はどうかなどをチェックし、適切な治療介入をします。
赤ちゃんが自分で呼吸をしているけど弱い場合は、「酸素投与」や「CPAPでの陽圧換気」を行います。
赤ちゃんが自分で呼吸をしていないか、心拍が遅い(100/min未満)場合は、すぐに「人工呼吸(バック・マスク)」を行います。人工呼吸を30秒行っても、赤ちゃんの心拍が60/min未満の場合は、「胸骨圧迫」を併用します。必要時は血圧を上げる薬(アドレナリンなど)を使うこともあります。
成人の心肺蘇生は胸骨圧迫:人工呼吸が「30:2」ですが、赤ちゃんの場合は「3:1(1,2,3,バッグと声を出して行います)」になります。このことからも、赤ちゃんにとっての呼吸の大切さが分かるのではないでしょうか。
85%の赤ちゃんは出生後10〜30秒のうちに自発呼吸を開始します。
10%の赤ちゃんは皮膚乾燥と刺激によって自発呼吸を開始します。
3%の赤ちゃんは陽圧換気(CPAP)などによって呼吸が始まります。
2%の赤ちゃんは気管挿管による呼吸補助を必要とし、
0.1%の赤ちゃんは胸骨圧迫や昇圧剤(アドレナリン)の投与を要します。
私たち医療従事者は、出生時に蘇生を必要とする赤ちゃんなのか否かを瞬時に判断し、行動しています。新生児仮死の原因は、赤ちゃんが子宮外環境にうまく適応できないことにあり、刺激と人工呼吸だけで約90%が蘇生できると言われているので、赤ちゃんが頑張って環境に適応しようとするまでの時間を稼ぐのです。
5. 新生児死亡
多くは単純な処置で蘇生できることが多いのですが、中にはどんな蘇生処置にも反応せず、最悪の結果に終わってしまう症例もあります。稀なこととはいえ、ゼロではないですし、それに当たってしまったご夫婦の悲しみは計り知れません。
生後1週間以内に赤ちゃんが亡くなってしまう「早期新生児死亡」の数は、大体600〜800件/年です。出生1000人に対して0.7程度の割合で生じます。
私も過去にアプガースコア1分値0点、5分値0点の症例の経験があります。その時は小児科の先生と協力して必死に蘇生し、低体温療法なども行って頂き、今は後遺症なく元気な子として成長してくれていますが、あの時すぐに小児科の先生が来てくれなかったらとか、あと数分遅かったらとか、色々と思うところはあります。
お産って、本当にいつ何が起きるか分かりません。妊婦さんたちに安心して任せてもらえるよう、そしてその期待に答えられるようにしなければと感じています。
今日は出生直後の赤ちゃんと、新生児蘇生についてまとめてみました。いかがだったでしょうか?
お産が終わってホッと一息しているところで、新生児担当のスタッフはこのように赤ちゃんを見ていたのでした。お産後に余裕があったら、ちょっと覗いて見てみても面白いかもしれません。
最後に、少しでも多くの方にこのブログをご覧いただけるよう、応援クリックよろしくお願いします!

































こんにちは、ゆきです。産婦人科医として働いています。